三分鐘快速了解本文
PRP治療沒效果怎麼辦?
親愛的朋友,如果您正在考慮PRP治療,或是已經接受治療但效果不如預期,請不要沮喪。讓我們用最簡單的方式,幫您了解PRP治療的真實情況。
首先,讓我們面對現實
PRP治療並非100%有效,即使在最好的醫療環境下,仍有10-15%的患者可能沒有明顯改善。這不是醫療疏失,而是多種因素共同影響的結果。重要的是,我們要了解原因並找到解決方案。
為什麼PRP治療可能會失敗?
您的身體狀況影響「原料品質」
PRP是用您自己的血液製作的,所以血液品質會直接影響效果:
糖尿病患者:血糖控制不好時,血小板功能會受損,建議先把血糖穩定下來
體重過重:身體處在慢性發炎狀態,會削弱PRP效果,搭配減重會更好
吸菸習慣:尼古丁會破壞血小板功能,建議治療前後戒菸
正在吃消炎藥:特別是EVE、布洛芬錠、阿斯匹靈等,會影響血小板作用
關節退化太嚴重
就像房子已經倒塌,光是粉刷牆壁無法重建一樣:
輕度退化(X光看起來還不錯):PRP效果通常很好,成功率70-80%
重度退化(關節間隙消失,骨頭磨骨頭):PRP主要用來減緩疼痛,無法完全修復
注射技術的差異
傳統注射:只打進關節腔內
精準注射:使用超音波導引,同時治療韌帶、肌腱和骨頭內部,效果更全面
PRP沒效果時,有哪些補救方案?
升級選項一:骨髓濃縮液(BMAC)
含有更多修復細胞,包括間質幹細胞
抗發炎效果比PRP更強
適合PRP無效或嚴重退化的患者
費用:約3萬元/次
升級選項二:複合式療法
結合多種治療方式,效果更好:
PRP + 震波治療:震波幫助「鬆土」,PRP負責「施肥」
搭配雷射治療:加速血液循環和組織修復
營養點滴:補充修復所需的維生素和營養素
您可以做些什麼來提高成功率?
治療前的準備
戒菸:至少停菸7天以上
停止止痛藥:依醫師指示停藥3-10天
控制血糖:糖尿病患者要先穩定血糖
減重:每減少1公斤,膝蓋負擔就減少3-4公斤
治療後的配合
前3-7天:適度休息,避免劇烈運動
1-2週後:開始溫和的復健運動
長期:維持適當運動習慣,強化肌肉保護關節
費用與選擇考量
治療費用透明化
標準PRP治療:約5-7萬元(3次療程)
升級方案:約12萬元(包含BMAC + 輔助治療)
手術選項:10-30萬元(一次性解決,但需復健期)
如何選擇?
輕中度退化:建議先嘗試PRP,成功率高
重度退化但不想手術:可考慮升級方案,但成功率較低(30-40%)
嚴重變形:建議直接諮詢手術,避免浪費時間和金錢
我們的承諾:誠實比承諾更重要
我們不會向您保證100%成功,但我們承諾:
治療前詳細評估:確認您適合哪種治療方式
透明化說明:誠實告知成功率和可能風險
個人化建議:根據您的情況制定最適合的方案
完整後續規劃:如果第一線治療無效,有清楚的升級選項
最後想對您說的話
選擇再生醫學治療,不只是因為費用考量,更是因為它提供了一個「可逆、低風險、不中斷生活」的嘗試機會。即使治療失敗,您依然可以選擇手術,而且不會增加手術難度。
記住,治療成功需要醫師和您的共同努力。我們提供專業技術和誠實建議,您提供身體配合和生活調整。只有雙方攜手合作,才能達到最好的治療效果。
前言:誠實面對那 10-15% 的失敗率
在再生醫學的臨床實踐中,我們必須坦承一個不舒服的真相:即使在嚴格遵循無菌操作與標準化製備流程的頂尖診所,PRP 治療仍存在約 10-15% 的「無反應率」[1]。這部分患者在經歷完整療程、支付相應費用後,其疼痛指數(VAS)或功能評分(WOMAC/KOOS)未能達到最小臨床重要差異值(MCID)。

這不是運氣不好,也不是醫療疏失,而是一個多因素交織的複雜生物學結果。本文將從細胞分子層次、患者代謝特性、解剖結構極限以及醫療技術變數等多個維度,系統性地剖析 PRP 治療失敗背後的深層機制,並提供科學化的補救策略。

第一部分:宿主因素——你的血小板「原料」品質足夠嗎?
PRP 本質上是一種「自體移植」療法,這意味著治療的藥理活性完全受限於患者自身的血液品質。與標準化的化學藥物不同,PRP 的成分會隨著患者的生理狀態、代謝環境、藥物使用史以及生活型態而劇烈波動。

糖尿病與高血糖:假性正常的血小板
糖尿病及其伴隨的高血糖狀態是再生醫學中最強的干擾因子之一。許多患者誤以為只要血小板數量正常,PRP 就應該有效,但研究顯示,糖尿病患者的血小板在功能上存在嚴重的缺陷。
根據系統性回顧與實驗室分析,糖尿病患者 PRP 中的總蛋白含量顯著較低,這意味著其能夠提供的修復「建材」較少。更具破壞性的是血管內皮生長因子(VEGF)的異常升高[3]。在正常組織修復中,VEGF 促進血管新生是有益的,但在高血糖環境下,過量的 VEGF 往往與病理性的血管新生、微血管通透性增加以及組織水腫有關,這類似於糖尿病視網膜病變的機轉。
進一步的體外細胞培養研究揭示了更令人擔憂的現象。將來自第 1 型或第 2 型糖尿病患者的 PRP 與人類真皮纖維母細胞共同培養時,發現其促進細胞增生的能力顯著低於健康對照組。更甚者,糖尿病患者的 PRP 表現出顯著的「促氧化」特性,增加了細胞壞死的比例,並抑制了細胞的代謝活性。高血糖導致的糖化終產物在血小板膜上的堆積,可能干擾了α顆粒的正常脫顆粒機制,導致生長因子釋放效率低落。
臨床啟示:對於糖化血色素(HbA1c)控制不佳(例如 > 8.0%)的患者,直接進行 PRP 治療的失敗風險極高。在進入療程前,必須先進行代謝控制,甚至考慮在血糖穩定前暫緩生物製劑治療。
肥胖與脂肪細胞激素:慢性發炎的泥沼
肥胖(BMI > 30 kg/m²)不僅增加了膝關節的機械負擔,更在系統性層面上創造了一個不利於組織再生的「發炎微環境」。
脂肪組織是一個活躍的內分泌器官,持續分泌包括 IL-6、TNF-α、瘦素等促發炎細胞激素。這種全身性的低度慢性發炎會讓患者體內的血小板處於一種「預先活化」但「功能耗竭」的狀態。研究指出,肥胖患者的血小板更容易產生自發性聚集,但在受到外源性刺激時,其釋放生長因子的反應性反而下降。
臨床數據強烈支持體重與 PRP 療效之間的負相關性[1][9]。一項針對膝關節炎患者的長期追蹤研究發現,BMI 是預測 PRP 治療失敗的獨立風險因子。肥胖患者在治療後的疼痛緩解期顯著縮短,且其最終需要進行全膝關節置換術的風險是正常體重者的 3.5 倍[9]。
肥胖患者面臨的是雙重打擊:一方面,體重帶來的關節接觸面壓力超過了軟骨細胞的修復極限;另一方面,滑膜液中的促發炎因子濃度過高,抵銷了 PRP 帶來的抗發炎效果。因此,對於 BMI > 30 的患者,單純注射 PRP 而不配合減重策略,幾乎注定會成為那 15% 的無效案例。
吸菸與尼古丁:血小板的隱形殺手
吸菸對於再生醫學的毀滅性影響常被患者忽視。尼古丁不僅影響肺部,更是血小板功能的直接抑制劑。
尼古丁透過與血小板表面的 α7-nAChR 受體結合,觸發鈣離子內流,這在短期內會導致血小板異常活化與聚集。然而,這種長期的異常活化導致血小板內的生長因子儲備被「過早耗竭」。當這些血小板被提取並製備成 PRP 時,其α顆粒中的生長因子含量可能已低於治療閾值。此外,吸菸產生的自由基會破壞氧化/抗氧化平衡,直接氧化損傷生長因子蛋白,使其失去生物活性。
研究發現,吸菸者的 PRP 參數與非吸菸者有顯著差異。吸菸指數與 PRP 中的白血球計數及血小板純度呈現顯著負相關。這意味著吸菸者的血液在離心濃縮後的「純度」較差,且含有更多可能引起發炎的白血球。此外,尼古丁引起的周邊血管收縮會減少受傷組織的血流灌注,阻斷了修復所需的氧氣與營養供應。
藥物交互作用:NSAIDs 的拮抗效應

在骨科門診中,非類固醇消炎止痛藥(NSAIDs)是最常被開立的藥物。然而,這類藥物的作用機制與 PRP 的治療原理完全背道而馳,是導致「外院治療失敗」常見的醫源性因素。
血小板的活化與脫顆粒過程高度依賴 Thromboxane A2(TxA2)的生成,而這一過程需要環氧合酶-1(COX-1)的催化。NSAIDs 的主要作用就是抑制 COX 酶以達到止痛消炎的效果。這直接切斷了血小板釋放生長因子的信號通路[2]。
阿斯匹靈的對 COX-1 的抑制是不可逆的。由於血小板沒有細胞核,無法重新合成酵素,因此阿斯匹靈的抑制效果會持續整個血小板的生命週期(約 7-10 天)。這意味著長期服用阿斯匹靈的患者,其體內的血小板幾乎都是「功能癱瘓」的。
其他 NSAIDs(如 Ibuprofen)的抑制是可逆的,通常在藥物代謝後(約 24-48 小時)血小板功能可恢復。但若患者在 PRP 注射前後持續服用,仍會顯著降低療效。
一項包含 15 個研究的系統性回顧指出,其中 8 個研究證實抗血小板藥物或 NSAIDs 會顯著減少 PRP 中生長因子的釋放量或降低其促進細胞有絲分裂的能力[2]。因此,嚴格的「藥物清洗期」是治療成功的關鍵。
| 藥物類型 | 建議停藥時間 | 說明 |
| 阿斯匹靈 | 7-10 天 | 不可逆抑制,需完全代謝 |
| 其他 NSAIDs | 3-5 天 | 可逆抑制,停藥後恢復 |
| 選擇性血清素再吸收抑制劑(SSRIs) | 治療前評估 | 可能影響血小板聚集功能 |
第二部分:疾病嚴重度——不可逾越的解剖極限
即便排除了所有宿主因素,擁有了完美的 PRP 製劑,若治療目標的結構破壞已超過了生物學修復的極限,治療依然會無效。

Kellgren-Lawrence 分級與治療天花板
在膝關節退化性關節炎中,X 光下的 Kellgren-Lawrence 分級是預測 PRP 成功率最強的解剖學指標[1]。PRP 的作用依賴於尚存的軟骨細胞與滑膜細胞對生長因子產生反應。當這些標靶細胞因嚴重退化而凋亡殆盡時,PRP 便失去了作用對象。
多項高證據等級的統合分析一致指出,KL 4 級(關節間隙完全消失、骨頭磨骨頭、嚴重骨贅增生)是 PRP 治療失敗的顯著預測因子[1][10]。然而,這不代表重度退化就完全無效,關鍵在於治療策略與合理的期望值。
根據 2022 年 Saraf 等人發表於《印度骨科雜誌》的研究,針對 KL 4 級且不願接受手術的患者,給予連續三次的 PRP 關節內注射,在 6 個月的追蹤下,仍能觀察到疼痛與功能的顯著改善[8]。PRP 組的 WOMAC 功能評分改善了 25%,VAS 疼痛分數也達到臨床上的最小重要差異。這證實了即使在最嚴重的退化階段,PRP 仍能作為緩解症狀、改善生活品質的姑息性療法 [1]。
更重要的是,對於輕中度患者,PRP 的效果更為顯著[10]。一項 2021 年的研究顯示,對於 KL 1-3 級的患者,PRP 治療的整體成功率可達 70-80%,且效果可持續一至兩年。這說明了「及早治療」的重要性。
| KL 分級 | 病理特徵 | PRP 治療策略與預後 |
| KL I-II | 輕度骨贅,關節間隙正常或輕微變窄 | 黃金治療期:單次或系列注射通常能達到 70-80% 的顯著改善,效果持久。 |
| KL III | 中度骨贅、關節間隙變窄 | 效果顯著,需多次治療:建議進行 3-4 次的系列注射,以達到最佳效果。 |
| KL IV | 嚴重骨贅、關節間隙明顯變窄 | 症狀緩解為主:可作為手術前的替代方案,改善生活品質,但需認知到效果可能較為短暫[8]。 |

結構性失效與誤診風險
除了關節炎分級,軟組織的「結構完整性」也是關鍵。
肌腱斷裂:若旋轉肌袖或阿基里斯腱已發生「全層斷裂」且斷端回縮,中間形成了充滿液體的間隙,此時注射 PRP 無法物理性地連接斷端。這種情況若被誤診為單純的肌腱炎或部分撕裂而進行 PRP 治療,即屬於適應症錯誤,必然無效。
半月板機械性卡鎖:若半月板撕裂造成瓣狀物卡在關節間隙引起機械性卡鎖,這需要關節鏡手術切除或縫合,PRP 無法溶解或復位移位的半月板組織。
脊椎轉移痛:許多患者主訴膝蓋痛或髖部痛,其實源頭在於腰椎神經根壓迫。若醫師只專注於治療膝蓋而忽略脊椎檢查,PRP 自然無效。這是「誤診」導致無效的另一大宗。
第三部分:技術變數——醫師操作與製程的影響
當排除了病人與疾病因素,醫療端的技術執行細節——從注射準確度到 PRP 的製備參數——往往是決定成敗的最後一哩路。
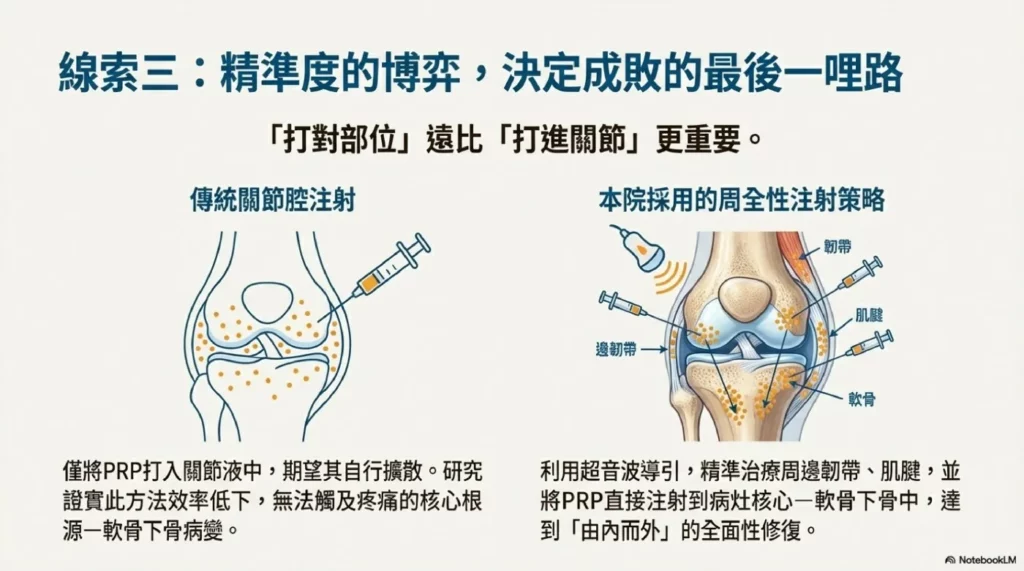
精準度的博弈:周全性注射 vs. 傳統關節腔注射
「打對部位」比「打進關節」更重要。膝關節的疼痛來源是複雜的,不僅來自關節腔內的滑膜發炎,更大量源自於周邊的韌帶、肌腱病變,以及最關鍵的「軟骨下骨病變」。
傳統的關節腔注射,僅是將 PRP 打入關節液中,期望它能自行擴散到受損軟骨。然而,近年來的研究發現,這種方法的效率低下[4]。2018 年 Delgado 等人的研究明確指出,關節退化的病理過程涉及整個「骨軟骨單元」,特別是軟骨下骨的微骨折、水腫與異常血管增生,是疼痛與功能喪失的核心 [2]。單純的關節腔注射無法有效觸及此病灶根源。
因此,本院採用的「周全性注射策略」應運而生。此策略包含:
- 關節周邊韌帶/肌腱注射:利用超音波導引,精準治療內外側副韌帶、鵝掌肌腱等常見的疼痛點。
- 軟骨下骨內注射 (Intraosseous injection):將 PRP 直接注射到壓力最大、最常出現骨髓水腫的股骨與脛骨平台軟骨下骨中[4]。這能直接作用於病灶核心,抑制骨內發炎,並刺激骨髓中的間質幹細胞。
這種「由內而外」的治療策略,才能真正全面性地處理膝關節退化,而非僅僅是治標不治本的關節腔沖洗。
製備流程的再思考:為何我們選擇富含白血球的 PRP (LR-PRP)?
過去,學界對於 PRP 中是否應包含白血球存在爭議。許多文獻主張,白血球(特別是中性球)會釋放促發炎因子,可能加劇關節內發炎,因此推薦使用「貧白血球 PRP (LP-PRP)」[5][10]。
然而,這一觀點的前提是「單純的關節腔注射」。當我們的治療策略升級為包含肌腱、韌帶與骨內注射的「周全性治療」時,富含白血球的 PRP (Leukocyte-Rich PRP, LR-PRP) 反而顯示出其獨特的優勢。

- 更強的組織重塑信號:白血球(特別是單核球與巨噬細胞)是啟動組織修復「第一階段(發炎期)」的關鍵。它們釋放的細胞激素能更有效地清除壞死組織、招募纖維母細胞,這對於肌腱、韌帶等軟組織的重塑至關重要。
- 對抗嚴重退化的潛力:2022 年 Kemmochi 等人的研究發現,對於重度膝關節退化(KL 3-4 級),連續注射 LR-PRP 在改善疼痛與生活品質上效果顯著 [5]。這提示我們,在面對更頑固的病理環境時,需要 LR-PRP 帶來的更強生物刺激信號。
- 抗菌能力:白血球的吞噬與抗菌能力,為多點、深層的骨內注射提供了額外的安全保障。
因此,本院採用的 SH-PRP 屬於 LR-PRP,是基於「周全性注射」理念的策略性選擇。我們並非將高濃度的白血球盲目打入關節腔,而是精準地將其應用於最需要啟動強力修復信號的肌腱、韌帶與軟骨下骨中,以達到最佳的生物學效應。
第四部分:補救方案與升級治療流程
當確認 PRP 治療失敗(定義為經過 3 次標準療程或觀察 6 個月無改善),且重新評估排除了誤診與明顯的技術錯誤後,臨床上應啟動「升級治療流程」。

註:本圖例僅供參考,實際恢復進度受年齡、受傷嚴重度及術後復健配合度而異,需由醫師親自診斷。
升級選項一:骨髓濃縮液(BMAC)
若 PRP 無效,下一步通常是考慮細胞含量更豐富的製劑。骨髓濃縮液(BMAC)是目前臨床上可及性最高、且符合法規的「升級版」選擇[6]。
不同於 PRP 僅含血小板與血漿,BMAC 富含來自骨髓的間質幹細胞、造血幹細胞以及高濃度的抗發炎因子(如 IL-1Ra)。IL-1Ra 是強效的抗發炎蛋白,能阻斷破壞軟骨的 IL-1 受體,其在 BMAC 中的濃度遠高於周邊血。
間質幹細胞具有多向分化能力與強大的免疫調節功能。研究顯示,MSCs 能分泌更廣泛的旁分泌因子來改善局部的微環境,這對於 KL 3-4 級那種已「荒漠化」的關節環境尤為重要。
研究顯示,對於 PRP 治療失敗或效果不佳的患者,BMAC 能提供更長效的疼痛緩解[6]。雖然部分短期研究(6-12 個月)顯示 PRP 與 BMAC 在輕度退化中差異不大,但在長期追蹤(>2 年)或嚴重退化案例中,BMAC 顯示出更持久的優勢。
根據臨床經驗,BMAC 的單次治療費用約為新台幣 3 萬元左右。相較於動輒數十萬甚至上百萬的實驗室培養型幹細胞治療,BMAC 提供了極佳的性價比。且 BMAC 為單次手術,這對於已經歷過多次 PRP 注射疲勞的患者來說,時間成本與心理負擔都較低。
升級選項二:複合式療法
單一武器無效時,需採用多武器協同攻擊。
PRP + 體外震波(ESWT):震波能產生微創傷並透過機械力轉導機制,增加細胞膜的通透性,促進血管新生與組織再生[7]。這就像是先幫土壤「鬆土」,再施肥(PRP)。統合分析顯示,PRP 結合 ESWT 治療膝關節炎,在疼痛緩解與功能改善上顯著優於單獨使用 PRP,且能縮短起效時間[7]。
PRP + 高能量雷射與修復點滴:雷射促進粒線體 ATP 生成,加速細胞代謝與水腫吸收。點滴補充修復所需的微量元素(如維生素 C、鋅、氨基酸),改善宿主的全身代謝環境。
復健的關鍵角色
「無法充分休息或是配合運動復健訓練」是治療失敗另一重要因素。這看似矛盾(又要休息又要訓練),實則涉及組織修復的不同階段。
急性期(注射後 3-7 天):需要相對休息,避免劇烈負重將生長因子「擠出」目標區域,並防止過度發炎。
重塑期:組織需要適當的機械力刺激來引導膠原蛋白的排列。若患者因怕痛而完全不動,將導致組織沾黏與肌力衰退,使關節失去肌肉保護,導致 PRP 效果無法維持。
失敗後的補救必須包含「處方化」的復健運動,針對股四頭肌與臀肌進行強化,以減輕膝關節負擔。
第五部分:決策樹與費用預估
治療失敗後的決策路徑
當第一輪 PRP 治療中途發現反應不佳時,比如已治療一至兩次仍然無改善,醫師與患者應依循以下路徑進行評估:

步驟一:回顧與再診斷
- 之前是盲打嗎?→ 轉為超音波導引注射
- 疼痛位置是否不典型(如輻射痛)?→ 檢查腰椎/髖關節
- 是否有明顯的代謝干擾(吸菸、血糖失控)?→ 暫停注射,先進行代謝控制
步驟二:嚴重度分層
情境 A:KL Grade 1-3,但 PRP 無效
情境 B:KL Grade 4,嚴重變形/骨缺損
- 判定:結構性衰竭
- 策略:手術諮詢
- 邏輯:生物製劑已達極限,繼續注射僅是浪費金錢。建議轉診進行截骨術或人工關節置換
患者選擇再生醫學治療的真實考量
根據臨床經驗與患者諮詢,大多數患者選擇再生醫學治療(PRP、BMAC)而非手術,主要原因並非單純的「成本考量」,而是多重因素的綜合:

手術恐懼與風險規避
許多患者對於全身麻醉、手術創傷與可能的併發症存在深層的心理恐懼。即使被告知機械手臂輔助的導航手術可以最大程度減少失敗機率,患者仍傾向於選擇相對「非侵襲性」的注射治療作為第一線嘗試。這是人之常情,而非純粹的理性經濟決策。
術後復原期與生活中斷
人工關節置換手術通常需要 3-6 個月的復健期,期間患者的日常活動、工作能力會受到顯著限制。對於仍在職業生涯中的患者,這種時間成本往往被低估。相比之下,注射治療允許患者在治療後繼續維持日常生活,這種「生活連續性」對許多患者而言具有無法用金錢衡量的價值。
手術的長期不確定性
雖然人工關節置換的短期成功率高達 95% 以上,但 10-15 年後的翻修率約為 10-20%。這意味著患者可能在 10-15 年後面臨第二次手術。相比之下,再生醫學治療雖然效果可能不如手術徹底,但若能延遲手術 5-10 年,對於年輕患者而言具有重要的臨床意義。
成本效益的重新定義
骨髓濃縮液治療三次共 9 萬元,加上震波治療、高能量雷射治療、細胞修復點滴各六次共 3 萬元,總計約 12 萬元。表面上看,這筆費用接近人工關節置換手術的自費醫材成本(10-30 萬元)。然而,成本效益的評估不應僅看單一的金錢數字,而應考慮整體的臨床價值:
可逆性:若升級方案失敗,患者仍可選擇手術,且不會因為之前的注射而增加手術難度或風險。
生活品質:在治療過程中,患者可以維持正常的工作與生活,無需長期休假或復健。
時間延遲:即使最終需要手術,這 12 萬元的投資也可能延遲手術 2-5 年,對於年輕患者而言具有重要的臨床價值。
對於膝關節KL 4 級(退化性關節炎末期)患者的誠實評估
對於嚴重退化(KL 4 級)的患者,升級方案(12 萬元)的成功率大幅下降至 30-40%[8]。在這種情況下,醫師應誠實告知患者:這筆投資的風險極高,繼續進行再生醫學治療可能只是延遲不可避免的手術決定,同時消耗患者的時間與金錢。

在此情境下,患者應被鼓勵與骨科手術專家進行諮詢,評估機械手臂輔助的導航手術是否為更合適的選擇。雖然手術的自費醫材成本高達 30-40 萬元,但若能一次性解決問題、避免多次失敗的注射治療,從長期的成本效益與生活品質角度而言,可能是更理性的決策。
膝關節治療透明費用與成本效益預估
| 治療階段 | 方案內容 | 預估費用 | 成功率預估 | 備註 |
| 第一輪 (標準) | PRP 注射 x 3 次 | 約 54000-75000 元 | 70-80%[10] | 適用於大多數輕中度患者 |
| 若第一輪失敗… | 打一至兩次效果不佳考慮升級 | 決策點:值不值得繼續? | ||
| 第二輪 (升級) | BMAC 骨髓濃縮 x3次 | 約 90,000 元 | 60-70% (救援)[6] | 針對 PRP 無效者的救援 |
| 輔助治療 | 震波 + 雷射 + 點滴 | 約 30,000 元 | 提升 10-20%[7] | 強化 BMAC 效果 |
| 總結 | 升級方案總成本 | 約 120000 元 | 若能避免手術,此成本具高性價比 | |
| 替代方案 | 人工關節置換手術 | 健保 + 自費差額 (10-30 萬) | > 95% | 徹底解決,但風險與復原期較長,未來有再次手術機會 |
結論:誠實比承諾更值錢

再生醫學的未來,不在於追求 100% 的成功率,而在於診斷精準、期待透明與失敗誠實。根據現有文獻,PRP 治療的成功率或反應率變動極大,受到患者條件、疾病嚴重度、PRP 製備方式及術後照護等多重因素影響[1][10]。
與其追求一個看似完美的成功率數字,更重要的是,在治療前進行全面評估,誠實告知患者個人化的成功機率與潛在風險,並在治療失敗時,提供清晰的後續升級方案。這才是對患者時間、金錢與健康的真正保障。
患者選擇再生醫學治療,並非因為它在成本上更便宜,而是因為它提供了一種「可逆的、低風險的、不中斷生活的」嘗試機會。醫師的責任不是推銷任何一種治療方式,而是根據患者的疾病嚴重度、年齡、職業狀況與風險承受度,提供透明的成本效益分析與清晰的決策框架。
成功的 PRP 治療,需要:
- 患者的主動配合:控制血糖、戒菸、減重、停用 NSAIDs[2][3]
- 醫師的精準診斷與技術:超音波導引、適切的 PRP 製備、合理的期待設定[4][5]
- 科學化的升級策略:當一線治療失敗時,有清晰的二線救援方案[6][7]
- 長期的生活管理:復健、營養、運動習慣的持續調整
只有當醫師與患者在「認知現實、接納風險、科學決策」的基礎上合作,才能最大化治療成功的機率,並在失敗時,迅速轉向更適切的治療方案。

延伸閱讀:
先進PRP血小板療法全方位患者指南:在陳昱傑骨科診所,喚醒您身體的自癒潛能
